Résumé
Les malformations artérioveineuses (MAV) sont des lésions vasculaires rares issues d’artères et de veines qui présentent des défauts structuraux d’origine congénitale. Leurs présentations clinique et radiographique particulières en rendent l’identification et le diagnostic complexes par les professionnels dentaires. Cette étude de cas révèle l’histoire d’un jeune homme de 14 ans, autrement en santé, s’étant présenté aux urgences de l’Hospital for Sick Children (SickKids) de Toronto avec comme plainte principale une lésion maligne hématogène ayant été diagnostiquée par un radiologiste buccal en bureau privé. Les professionnels dentaires et le médecin de famille initialement impliqués dans l’histoire avaient alors exigé que le patient se présente aux urgences pour ainsi obtenir un accès plus rapide aux ressources de l’hôpital. Alors qu’il était sous les soins de l’établissement et dans l’attente d’une prochaine consultation, un incident hémorragique presque tragique s’est produit. Heureusement, le patient se trouvait alors aux urgences du SickKids. Si le même évènement s’était présenté dans un tout autre cadre, le résultat aurait pu être fatal. Il est donc essentiel pour tout professionnel dentaire d’être habileté à reconnaitre ces lésions et de les référer aux intervenants en santé appropriés. Enfin, il leur est tout aussi important d’être familier et confortable avec la gestion de ces urgences hémorragiques.
Introduction
Les malformations vasculaires constituent un groupe de conditions congénitales caractérisées par un développement aberrant de certains vaisseaux (Kumar et al.). Ces désordres peuvent être subdivisés en quatre catégories principales, chacune définie par le type de vaisseau affecté par l’anormalité. Nous reconnaissons donc les malformations capillaires, veineuses, lymphatiques et artérioveineuses (“Vascular Lesions | SSM Health”). Aux fins de cette étude de cas, ce sont les malformations artérioveineuses qui seront discutées en plus amples détails.
Les malformations artérioveineuses (MAV) sont des lésions vasculaires issues d’artères et de veines présentant des défauts structurels d’origine congénitale. Pourtant, les vaisseaux à l’origine de ces pathologies particulières sont pourvus de cellules endothéliales avec un renouvèlement cellulaire normal (Kumar et al.). Il est connu que les MAV puissent augmenter dramatiquement en taille durant la puberté, lors d’une grossesse, ou suite à un trauma. On suspecte que des voies de signalisation hormonale puissent être impliquées dans ces proliférations collatérales, mais davantage de recherches en la matière sont nécessaires pour comprendre ces mécanismes particuliers (Bhandary et al.).
Les MAV peuvent survenir dans toute partie du corps. Une étude récente de Su et al. rapporte toutefois que bien que ces lésions représentent 1.5% de toutes les anomalies vasculaires, 50% d’entre elles se manifestent en région orale et maxillo-faciale (Cjdr.Quintessenz.De, 2019, https://cjdr.quintessenz.de/cjdr_2014_02_s0085.pdf. Accessed 17 Oct 2019).
En raison de leurs présentations insidieuses, les MAV sont souvent mal diagnostiquées et conséquemment, incorrectement prises en charge. Considérant qu’elles puissent être fatales, il est fondamental que les professionnels en santé buccodentaire soient dotés des aptitudes nécessaires à l’identification, la gestion et/ou la redirection des patients aux prises avec ces lésions vers les autorités compétentes.
Étude de cas
Un jeune homme de 14 ans, autrement en santé, s’est présenté aux urgences de l’Hospital for Sick Children (SickKids) à Toronto, avec comme plainte principale une douleur dentaire localisée au coin postérieur droit de la mandibule. Le patient rapportait également connaitre un épisode d’enflure faciale progressive depuis maintenant un an (fig. 1–fig. 4), accompagnée d’une hypoesthésie impliquant le côté droit de la lèvre inférieure et du menton ayant quant à elle apparue un mois avant notre première rencontre. Lors de cette même entrevue, ce dernier a nié toute histoire de fièvre, de frissonnements, de sueurs nocturnes ou de perte de poids drastique récente. Il nous a mentionné que lors d’une précédente visite chez son dentiste pour un examen dentaire de routine et un nettoyage on avait noté une mobilité inhabituelle de la dent 47 ainsi que l’absence de la dent 48 sur les radiographies péricoronaires et périapicales du quadrant concerné. Le dentiste a alors prescrit une radiographie panoramique du patient laquelle a révélé une dent 48 déplacée apicalement au coin postérieur droit de la mandibule entourée d’une large lésion radioclaire s’étendant de la racine distale de la dent 47 à la demie du ramus de la mandibule (fig. 5). Suite à ces constats, le dentiste a référé le patient à un orthodontiste en communauté qui a ensuite réorienté le patient vers un radiologiste buccal pour plus d’imageries diagnostiques. Un CBCT fut alors complété et un rapport rédigé à l’intention de l’orthodontiste ayant fourni la référence. Ce dernier a ensuite partagé les observations au patient et à sa famille (fig. 6 and fig. 7). Au sein de ce rapport figurait le diagnostic d’une lésion maligne d’origine hématogène avec comme différentiel les diagnostics de leucémie lymphoïde chronique, plasmocytome et histiocytose à cellules de Langerhans.
Fig. 1

Fig. 2
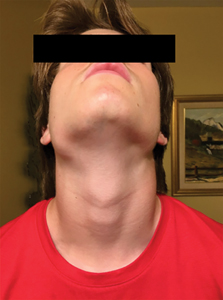
extra-orale, vue de face.
Fig. 3
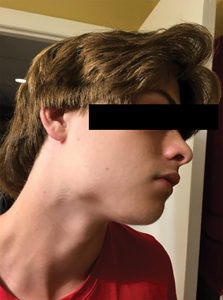
Fig. 4
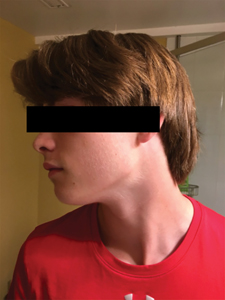
Fig. 5
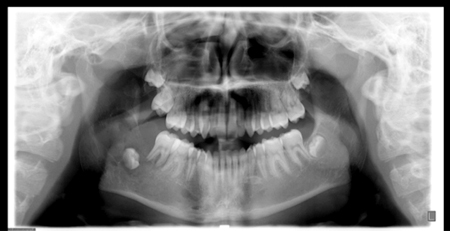
Fig. 6

Fig. 7
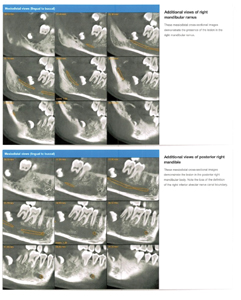
Les professionnels dentaires et le médecin de famille ont vite exigé que le patient et sa famille se présentent aux urgences du SickKids pour accéder le plus rapidement possible aux ressources de l’hôpital, notamment à des imageries diagnostiques plus approfondies ainsi qu’aux examens sanguins appropriés. Un bilan de santé complet a donc été entrepris dès son admission et une consultation avec l’équipe de chirurgie orale et maxillofaciale (OMF) fut mise à l’horaire pour le jour suivant avec possible biopsie si estimée nécessaire. Lors de ladite consultation, l’équipe de chirurgie OMF a décidé de ne pas inciser la lésion en raison de sa possible nature vasculaire ce qui risquait d’initier un saignement indésirable et surtout incontrôlable. Ce sont ensuite les chirurgiens plastiques qui ont pris en charge le dossier et qui devaient convenir d’une thérapie définitive pour la lésion mandibulaire. Dans l’attente des prochains traitements, le patient et la famille ont été renvoyés à la maison avec des consignes claires telles que de se présenter au département d’urgence si le patient détectait tout saignement au niveau de la cavité orale, une augmentation du volume de la lésion ou de l’inconfort ressenti. Suivant ces dernières recommandations, le patient s’est donc présenté accompagné de sa mère pour une seconde fois aux urgences quelques jours plus tard. À peine un instant après avoir passé le triage, le patient a éternué déclenchant ainsi une hémorragie de la lésion vasculaire. Approximativement un litre de sang fut perdu en l’espace de 45 minutes pendant lesquelles des transfusions on été effectuées et une salle opératoire retenue pour une procédure d’urgence. Une fois en salle, la lésion fut embolisée à l’aide de sutures et de cyanoacrylate. Depuis la procédure, le patient a fait l’objet d’un étroit suivi par l’équipe de chirurgie plastique du SickKids lesquels proposaient comme traitement définitif la résection de la mandibule suivie de sa reconstruction à l’aide de la fibula du patient. Toutefois, un récent suivi a révélé que la malformation artériovasculaire demeurait toujours stable suite à l’embolisation et que donc ce dernier traitement pouvait se montrer suffisant chez les patients jeunes présentant de pareilles malformations. La résection et la reconstruction sont donc pour le moment reportées. Dans la littérature, on rapporte que l’embolisation comme traitement conservatif et définitif a démontré un taux de succès approchant les 70% pour les MAV se présentant avant l’adolescence (R. Spreafico).
Il importe de mentionner qu’au SickKids, toute procédure visant la reconstruction ou l’altération de la mâchoire est prise en charge par le département de chirurgie plastique et non de chirurgie OMF. Il s’agit d’une situation particulière à cet établissement qui explique pourquoi les chirurgiens OMF ont référé le patient à ce département.
Discussion
Les lésions vasculaires se présentent souvent comme des entités insidieuses. Il est donc impératif comme professionnel de la santé d’en connaitre les signes et symptômes pour en assurer le diagnostic, la gestion et la référence vers les personnes appropriées. Les caractéristiques des lésions vasculaires incluent la douleur (51%), une fonctionnalité compromise (27%), l’enflure (24%) et une défiguration (21%) (Mathes et al.). Par ailleurs, la majorité des patients aux prises avec ces anomalies présentent une coloration de la région affectée par la lésion. La teinte pourpre est caractéristique nous permettant de la distinguer de la gencive et de la muqueuse rosées qui l’entourent (“Vascular Lesions | SSM Health”). Comme la lésion est vasculaire, si la masse est suffisamment importante, elle peut être pulsatile.
En cas de soupçon d’une MAV lors d’un examen de routine chez un patient, celui-ci devrait être immédiatement référé à un chirurgien OMF basé en milieu hospitalier pour une prise en charge appropriée. Différents types d’imagerie (ultrasons, CBCT, IRM) et examens sanguins seront alors prescrits pour soutenir le diagnostic. Les signes et symptômes à surveiller pouvant être associés à un évènement hémorragique doivent être convenablement discutés avec le patient et celui-ci forcé de se rendre rapidement aux urgences s’ils survenaient. Il doit être clair qu’un simple saignement de la région atteinte lors du brossage de dents justifie une admission aux urgences, le cas présenté en constitue un exemple éloquent.
Suivant l’hémorragie d’une MAV soupçonnée ou confirmée dans votre clinique dentaire ou dans tout autre cadre que l’hôpital, il est crucial d’assurer le bon fonctionnement des voies respiratoires. Signaler le 911 tout en maintenant une pression directe à la source de l’hémorragie constitue la procédure à suivre une fois la sécurité des voies respiratoires garantie.
Conclusion
En conclusion, les MAV se manifestant au sein de la cavité orale sont rares, mais peuvent comporter des conséquences fatales. Il est primordial de pouvoir les reconnaitre et de référer le patient aux professionnels compétents dans des délais appropriés.
Oral Health welcomes this original article.
References
- Kumar, Ashok et al. “Arteriovenous Malformation Of Face”. Contemporary Clinical Dentistry, vol 8, no. 3, 2017, p. 482. Medknow, doi:10.4103/ccd.ccd_100_17.
- “Vascular Lesions | SSM Health”. Ssmhealth.Com, 2019, https://www.ssmhealth.com/cardinal-glennon/pediatric-plastic-reconstructive-surgery/hemangiomas.
- Cjdr.Quintessenz.De, 2019, https://cjdr.quintessenz.de/cjdr_2014_02_s0085.pdf. Accessed 17 Oct 2019.
- Bhandary, B Satheesh Kumar et al. “Traumatic Arteriovenous Malformation Of Cheek: A Case Report And Review Of Literature”. An International Journal Of Otorhinolaryngology Clinics, vol 5, no. 3, 2013, pp. 173-177. Jaypee Brothers Medical Publishing, doi:10.5005/jp-journals-10003-1138.
- Mathes, Erin F. D. et al. “Clinical Characteristics And Management Of Vascular Anomalies”. Archives Of Dermatology, vol 140, no. 8, 2004. American Medical Association (AMA), doi:10.1001/archderm.140.8.979.
- R. Spreafico, F. Parmigiani. “Arterio-Venous Malformation Of The Mandible. Case Report And Review Of Literature”. Pubmed Central (PMC), 2019, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5066472/. Accessed 22 Oct 2019.
About the Author
 Docteure Mallory Laframboise est graduée de la Faculté de Médecine Dentaire de McGill et présentement résidente à l’Hospital for Sick Children de Toronto.
Docteure Mallory Laframboise est graduée de la Faculté de Médecine Dentaire de McGill et présentement résidente à l’Hospital for Sick Children de Toronto.
 Docteure Audrey Lacombe est graduée de la Faculté de Médecine Dentaire de l’Université de Montréal et présentement résidente à l’Hospital for Sick Children de Toronto.
Docteure Audrey Lacombe est graduée de la Faculté de Médecine Dentaire de l’Université de Montréal et présentement résidente à l’Hospital for Sick Children de Toronto.












